
IREMA Beniarbeig responde a nuestros lectores
La calidad del esperma de donante es excelente por lo que lo más probable es que las tasas de embarazo de la inseminación artificial con donación de semen sean superiores a las de la IAC. Así, la probabilidad de embarazo de la IAC es de entre el 10 y el 13% y la de la IAD varía entre el 10 y el 25%, dependiendo de la edad de la mujer.
En cualquier caso, como hemos comentado, el resultado variará en función de otros factores influyentes como las características de la mujer y la calidad del semen de la pareja.
Son muchas las posibles causas por las que la FIV puede haber fracasado y haber dado lugar a un resultado negativo del test de embarazo. Puede deberse a la calidad de los gametos (óvulos y espermatozoides), a la calidad del embrión generado, a alteraciones genéticas incompatibles con el desarrollo embrionario, a anomalías o malformaciones en el útero, a problemas a nivel inmunitario, etc.
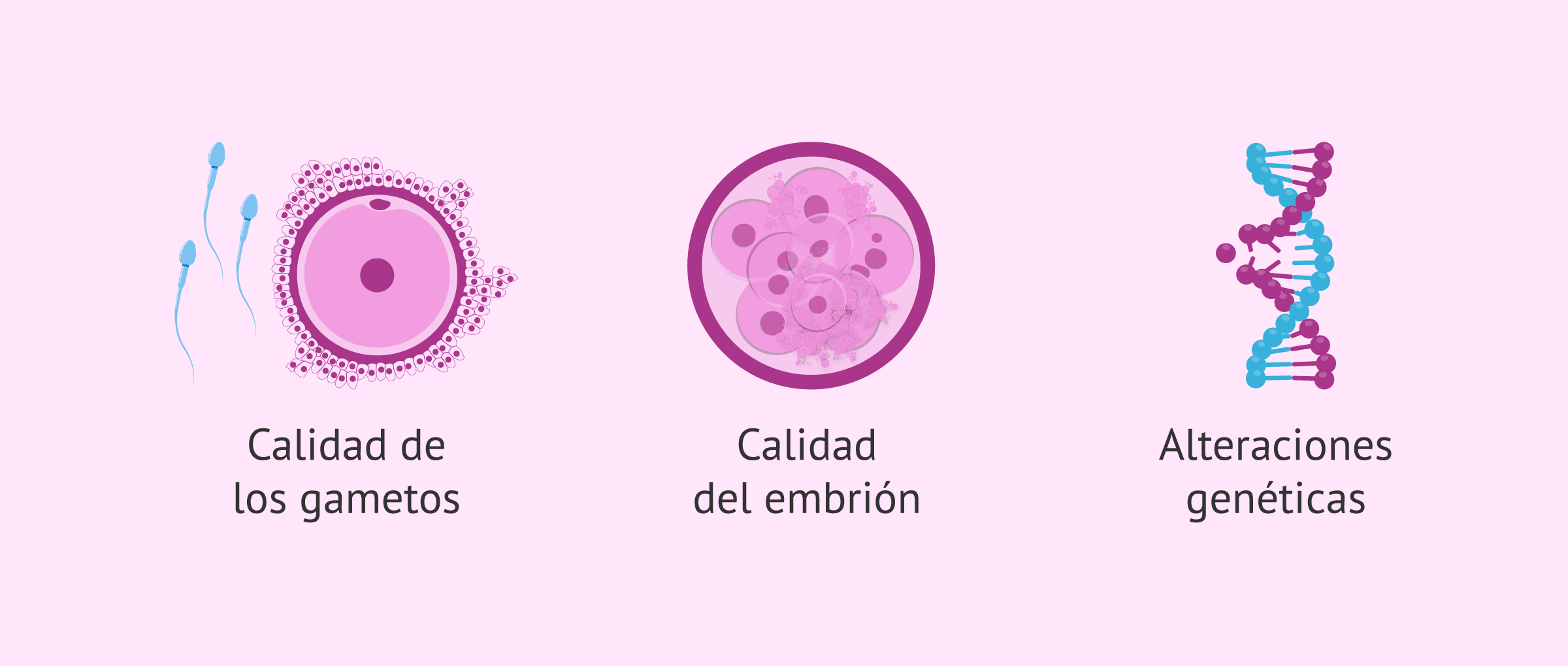
Tras una FIV negativa, se debe hace un estudio personalizado para intentar conocer la posible causa o causas y optimizar el siguiente tratamiento, con el objetivo de lograr el embarazo en este nuevo intento.
La viagra masculina actúa en el hombre como ayuda para alcanzar la erección o tratar deficiencias de testosterona. Sin embargo, la viagra no se usa para tratar el deseo sexual.
Generalmente se utilizan ese tipo de carteles hasta que el bebé tiene unos 2 años más o menos. En cualquier caso, no es algo obligatorio.
Se trata de un tipo de alumbramiento en el que la mujer da a luz con la mitad inferior de su cuerpo sumergida en agua caliente. Esto favorece la relajación y, por tanto, hace que el parto sea más fácil para muchas mujeres. Además, el paso del vientre materno al exterior es más gradual y menos traumático para el bebé, el cual quedará envuelto por el agua caliente durante sus primeros segundos de vida.
Es importante destacar que no todos los partos pueden darse bajo el agua, pues en algunas condiciones puede resultar contraindicado. Por este motivo, es fundamental consultar siempre con el médico el deseo de dar a luz por inmersión en agua.
Para llevar a cabo este tipo de parto, es necesario que la dilatación uterina haya alcanzado los 3-5 cm. Si la mujer se mete en el agua demasiado pronto, las contracciones pueden ralentizarse. Sin embargo, cuando la dilatación ya es activa, el agua acorta la duración del parto.
Se recomienda que la madre no esté más de dos horas dentro del agua, ya que esto podría relajarla demasiado y complicar la expulsión del feto.
En este sentido existe una gran controversia. En cualquier caso, a pesar de la poca evidencia y la gran variabilidad de los estudios*, la conclusión más aceptada es que el agua puede favorecer la dilatación por reducir el dolor, pero no el parto. De hecho, muchos estudios indican que el parto propiamente dicho en el agua podría resultar arriesgado para la salud del bebé.
*Con “variabilidad de los estudios” nos referimos a que hay condiciones y aspectos muy variantes como la temperatura del agua, la profundidad y el momento de la inmersión, etc.
La leche materna puede conservarse en la nevera (de 0 a 4 ºC) durante 4 días como máximo.
Puedes obtener toda la información sobre esto en el siguiente artículo: Conservación de la leche materna.
Ambos aspectos son importantes. Sin embargo, que el óvulo sea de calidad es algo fundamental, ya que, si la calidad es baja, dará igual la cantidad de óvulos que obtengamos, pues lo más probable es que ninguno de ellos permita el embarazo tras la fecundación.
Para hacer la capacitación espermática se necesita una centrífuga de laboratorio, medios especiales, conocer los pasos del proceso, etc. Por tanto, no es algo que pueda hacerse desde casa.
El coste de un tratamiento de fecundación in vitro no suele variar en función de la técnica exacta que se aplique. Por tanto, en este sentido, no hay diferencias entre la FIV y la ICSI. El precio medio de ambas es de entre 3.000 y 6.000 euros aproximadamente.
En el siguiente enlace puedes encontrar descuentos para hacer este tratamiento en distintas clínicas de reproducción asistida a un precio más económico: Descuentos para la técnica de FIV-ICSI.
No hay un número determinado, aunque a partir de 6-8 suele considerarse bueno. Tenemos que tener en cuenta que no todos los folículos contados antes de la punción darán lugar a óvulos, ni todos los óvulos obtenidos serán de calidad o estarán en el estado de maduración adecuado. Por esta razón, es importante contar con un buen número de folículos: a mayor número de folículos, mayor será la probabilidad de obtener un buen número de óvulos.
No hay una técnica mejor que otra, aunque quizá, el proceso de gradientes de densidad permite obtener muestras más limpias, es decir, con una mayor eliminación de células y espermatozoides de mala movilidad.
En cualquier caso, aplicar uno u otro método dependerá de las preferencias de cada clínica de fertilidad, la calidad de la muestra seminal, la técnica de reproducción asistida que vayamos a realizar, etc.
Existe la posibilidad de realizar una fusión de ambas. Se trataría de aplicar los gradientes de densidad y, con la muestra obtenida, realizar un "swim-up", es decir, dejar que los espermatozoides obtenidos naden en medio de cultivo para seleccionar, de entre los buenos, los mejores.
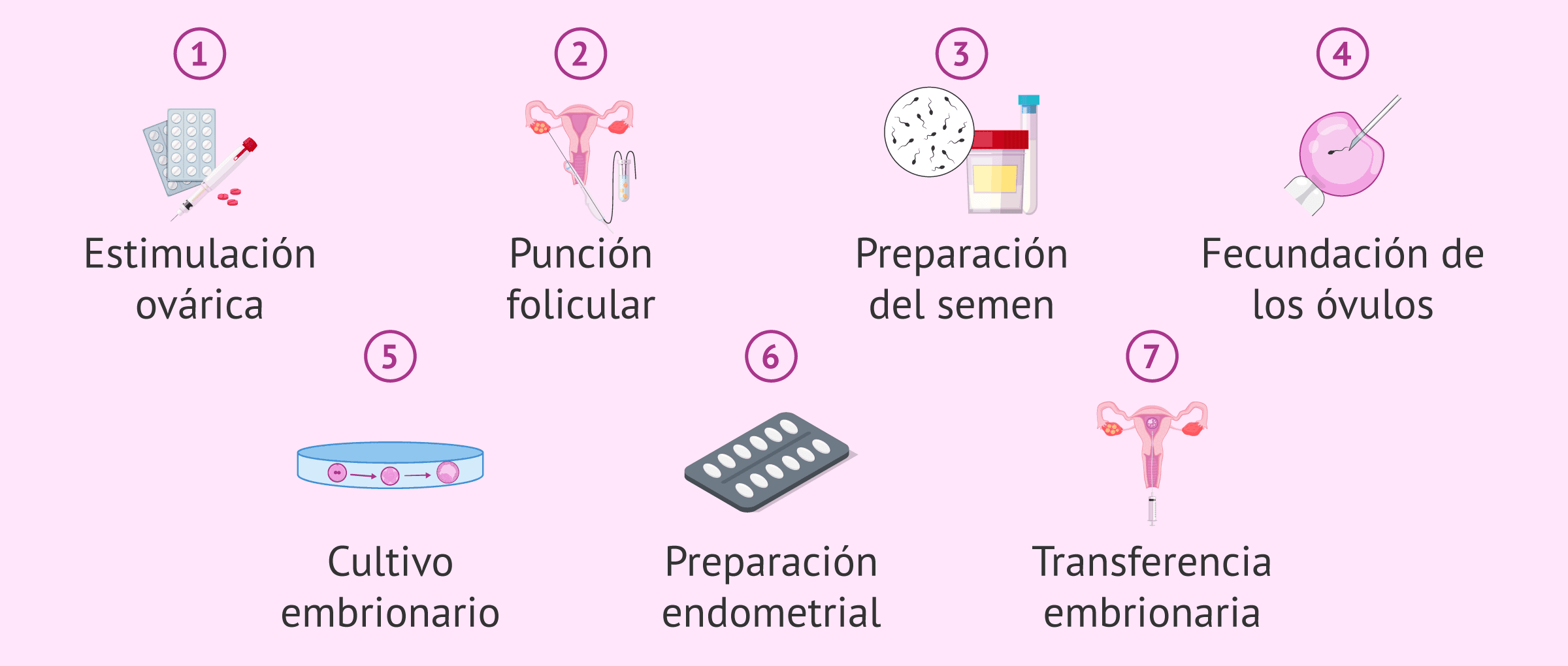
No, el tratamiento que se sigue es el mismo. A grandes rasgos, los pasos principales de ambas técnicas son:
- Estimulación ovárica
- Punción folicular
- Preparación del semen
- Fecundación de los óvulos obtenidos, ya sea convencional o por microinyección.
- Evaluación de la fecundación
- Cultivo de embriones
- Preparación endometrial
- Transferencia embrionaria
Por último, aquellos embriones que no se hayan transferido, serán vitrificados para futuras transferencias embrionarias.
En condiciones normales, 4 óvulos es un número bajo. Sin embargo, dependiendo de tu situación y edad, es posible que sea una cantidad de buen pronóstico. En cualquier caso, lo importante es que esos 4 óvulos sean de calidad. Si al menos uno de ellos es de muy buena calidad y permite la obtención de un embrión capaz de implantar, se logrará el embarazo. En ese caso, 4 óvulos será una cantidad suficiente para lograr el objetivo: la gestación.
La capacitación espermática es un paso más de las técnicas de reproducción asistida y, por ello, se incluye en el precio de éstas, ya sea la inseminación artificial o la FIV.
Si la capacitación espermática se realiza como prueba diagnóstica, es decir, si vamos a hacer un seminograma REM, sí podemos calcular el precio de este proceso. El coste de un seminograma ronda los 70-100 euros, mientras que un seminograma REM se sitúa en torno a los 150 euros.
Respuesta por Fertility Madrid
Se produce un aumento del volumen uterino, por lo que el diafragma se desplaza a la cavidad torácica, disminuyendo la capacidad respiratoria.
- Aumenta la presión arterial
- Aumenta la frecuencia cardiaca materna (palpitaciones)
- Aparecen varices y se hinchan pies y tobillos
- Aumentan los niveles hormonales
- Aumenta la salivación y puede aparecer estreñimiento
Por eso en Fertility Madrid somos partidarios de transferir un único embrión.
El tabaco puede afectar no solo al desarrollo embrionario y fetal en caso de embarazo, sino también a la fertilidad en la búsqueda del mismo. Por ello, no se recomienda fumar ni antes ni tampoco tras la transferencia de los embriones.
No hay una forma que de lugar al embarazo gemelar de forma natural, pues dependerá de la probabilidad que tenga una mujer para ovular más de un óvulos en el mismo ciclo o de la probabilidad de que el embrión se fragmente y de lugar al desarrollo de dos embriones independientes.
Puedes hacer la prueba de embarazo, no es contraproducente, pero es probable que el resultado obtenido no sea fiable, pues en caso de haberse producido la implantación, el valor de hormona beta-hCG será todavía muy bajo como para poder ser detectado por el test.
La prueba de embarazo analiza el nivel de beta-hCG en sangre materna para confirmar o descartar el embarazo. Un nivel de beta-hCG en las primeras semanas de gestación muy elevado hace sospechar un embarazo doble, pero la confirmación se obtendrá cuando en la ecografía se visualicen dos sacos gestacionales o se oiga doble latido.
Aunque no es frecuente, se han dado varios casos de parejas que tras varios intentos de FIV sin éxito, deciden abandonar el tratamiento por desgaste emocional y, pasado un tiempo, lograr el embarazo natural.
En este sentido, las emociones y su efectos sobre la fertilidad juegan un papel muy importante.
En un embarazo único se recomienda no aumentar más de un kilo por mes de gestación, aunque lo habitual es aumentar unos 10-12 kilos aproximadamente. En el caso de las gestaciones múltiples, la media de peso que adquiere la embarazada es de entre 12 y 17 kilos.
En cualquier caso, dependerá de cada mujer y cada situación. Es importante recibir consejo médico y de especialistas en nutrición gestacional para evitar un aumento de peso excesivo que pueda derivar en complicaciones durante el embarazo y en el parto.
Es posible que, debido al estrés del tratamiento, la medicación administrada y la manipulación uterina durante la transferencia, la mujer sienta ligeros dolores de cabeza, vientre o espalda. Si la intensidad es leve, no tiene por qué preocuparse. En caso de que el dolor sea insoportable, se recomienda consultarlo con el especialista.
Esto depende de cada caso y de las indicaciones dadas por el médico. No obstante, generalmente, se puede volver a intentar el embarazo en el siguiente ciclo, es decir, una vez vuelva a venirle la regla a la mujer.
Desde el punto de vista emocional, se recomienda esperar hasta haber afrontado el resultado negativo para iniciar un nuevo tratamiento de FIV con actitud positiva e ilusión.
No es necesario estar acostada tras la transferencia. Los embriones, una vez depositados en el útero materno, no se perderán aunque la futura madre tome una posición vertical.
No, cuando el embarazo es de mellizos y no gemelos idénticos, cada uno proviene de un embrión distinto y por tanto cada uno desarrollará su propia placenta y su propia bolsa amniótica.
Es lo que se conoce como embarazo bicorial-biamniótico.
Aunque actualmente se desconoce la existencia de una base genética que establezca la herencia de la probabilidad de tener gemelos/mellizos, es cierto que el hecho de que haya casos en la familia aumenta la probabilidad de tener un embarazo múltiple. Esto ocurre de forma especial en el caso de mellizos, pues es probable que sí se herede la probabilidad de ovular de forma doble.
Si quieres más información sobre la herencia de gemelos y mellizos, te recomiendo esta lectura: Herencia gemelar.
Como hemos comentado más arriba, es complicado establecer el momento exacto de la concepción y, por ello, generalmente, se cuentan las semanas de embarazo desde la última menstruación. Así, la primera semana correspondería con la semana de la regla.
Aunque esto es lo común, puede haber especialistas que consideren el momento de la ovulación como el el inicio del embarazo, es decir, dos semanas después de la última menstruación.
En cualquier caso, es importante tener en cuenta que el embarazo no es algo matemático, por lo que no es posible alcanzar la máxima exactitud en cuanto a las fechas. Por ello, es probable que el parto no se produzca a las 40 semanas de gestación, sino un poco antes o incluso un poco después.
El primer trimestre de embarazo es en el que existe una mayor probabilidad de aborto natural. Pasado el segundo-tercer mes, la tasa de pérdida gestacional se reduce considerablemente.
Aunque el hecho de haber tenido un primer aborto natural puede aumentar la probabilidad de tener un segundo aborto, necesariamente no tiene por qué pasar, en especial si la pérdida no tiene causa exacta.
Los primeros meses del bebé son los más importantes para el desarrollo del bebé, ya que es cuando se forman todos los órganos. Por ello, es durante estos meses cuando la futura mamá debe cuidarse más.
Evitar el consumo de alcohol, drogas y medicamentos es fundamental. Por otra parte, es importante que la embarazada siga las indicaciones del médico que lleva su embarazo en cuanto a alimentación, ejercicio físico, actividad laboral, etc.
Otros ejemplos de cuidados comunes especiales durante el embarazo son:
- Reducir el consumo de cafeína
- Descansar bien
- No realizar esfuerzos físicos excesivos, aunque es recomendable el deporte moderado
- Evitar las saunas y baños calientes que puedan causar infección y bajada de tensión
- Lavar bien los alimentos crudos
Lo habitual es que, en el cuarto o quinto mes, la futura mamá empiece a notar los primeros movimientos o patadas en su vientre. No obstante, hay mujeres que sienten estos movimientos con mayor intensidad que otras.
Aunque, normalmente, se indica que la mujer debe aumentar un kilo por cada mes de gestación, es común que el aumento de peso sea de entre 9 y 13 kilos. Hay embarazadas que engordan más de lo recomendado, especialmente en los últimos meses.
En caso de notar un aumento de peso mayor al esperado, se aconseja hablar con el médico sobre hábitos alimenticios durante el embarazo, así como realizar ejercicio adaptado al embarazo: yoga, senderismo, natación...
Aunque cada embarazada puede hacer las ecografías que consideren tanto ella como su médico, lo habitual es hacer una ecografía por cada etapa del embarazo. Considerando que se conocen tres etapas o fases del embarazo, una por cada trimestre, las ecografías se hacen comúnmente en la semana 12, la 20 y la 35. No obstante, es posible hacerlas un poco antes o un poco después, dependiendo de lo indicado por el especialista.
Puedes consultar la siguiente sección para obtener precios reducidos en tus ecografías: Ver descuentos en ecografías del primer trimestre
Son múltiples las causas por las que se puede producir un sangrado durante el embarazo, pero no tiene por qué ser motivo de preocupación.
Aunque en las primeras doce semanas de embarazo el riesgo de aborto es más alto, una pérdida de sangre no siempre significa que haya una pérdida gestacional. Algunos motivos por los que se producen pequeños sangrados al inicio del embarazo son los siguientes: un cambio hormonal, una infección genital o las relaciones sexuales.
En caso de que el sangrado sea en grandes cantidades o demasiado frecuente, entonces sí puede llegar a ser preocupante y despertar la alarma de aborto. En esa situación, será recomendable consultar con el médico.
Para más información relacionada con este tema, te recomendamos visitar el siguiente post: ¿Es normal sangrar en el embarazo?
Sí. Existen muchos mitos sobre por qué no se deben mantener relaciones durante el embarazo y, en la mayoría de casos, son todos falsos. Lo cierto es que las relaciones sexuales no dañan en ningún caso al bebé ni a la madre, por lo que, a menos de que su médico especifique lo contrario, es posible practicar el sexo sin ningún problema.
El bebé está protegido por el abdomen de la madre y por el líquido de la matriz, que le sirve de amortiguador para cualquier posible golpe.
Este artículo te dará más información al respecto: Relaciones de pareja durante el embarazo.
Sí y, además, es muy recomendable hacerlo. El ejercicio físico debe adaptarse al momento de la gestación en el que se encuentre la mujer. Como es lógico, cuanto más avanzado esté el embarazo, más suaves y controlados deben ser los ejercicios que realice la futura mamá.
Se recomienda hacer deportes aeróbicos y de intensidad moderada, evitando competiciones o intensidades muy elevadas o que impliquen cambios bruscos.
La relajación, flexibilidad y fortaleza muscular son las cualidades que más se deberían trabajar, especialmente en los últimos meses de embarazo, ya que serán de gran ayuda en el momento del parto y facilitarán mucho la situación.
En cualquier caso, siempre se debe ajustar la intensidad y el tipo de ejercicio a cada situación. Si quieres más información sobre esto, puedes consultar este enlace: Deporte en el embarazo.
Sí. El embarazo psicológico es una alteración mental en la que la mujer cree estar embarazada sin estarlo realmente. En la mayoría de los casos, la mujer con esta alteración presenta los síntomas característicos del embarazo.
Encontrarás más información en este enlace: El embarazo psicológico.
Se habla de aborto diferido o aborto retenido cuando la mujer, a pesar de que el embrión ya ha detenido su desarrollo, no logra expulsar el saco gestacional hasta pasadas unas semanas o incluso meses.
Sí, generalmente se recomienda hacer un lavado de los restos abortivos si éstos no han sido completamente expulsados.
El legrado permite eliminar los restos de tejido fetal que hayan podido quedar y evitar así posibles infecciones.
Aunque la OMS recomienda esperar unos seis meses para buscar de nuevo el embarazo, existen numerosos estudios que indican que cuanto antes se vuelva a gestar, menores serán las probabilidades de sufrir un nuevo aborto u otras complicaciones gestacionales.
Las recomendaciones de la OMS se basan fundamentalmente en aspectos emocionales, pues el aborto es un duro trauma y es conveniente haber superado este duelo y estar preparado para afrontar el nuevo embarazo con ilusión. Por su parte, los estudios que indican que no es necesario esperar para concebir de nuevo tras el aborto se basan en aspectos fisiológicos del cuerpo femenino.
En cualquier caso, es importante consultarlo con el médico. Muchos especialistas recomiendan esperar una media de dos menstruaciones para volver a intentarlo. Sin embargo, esto depende mucho del tipo de aborto espontáneo que haya ocurrido y de las consecuencias del mismo tanto a nivel físico como emocional.
Hablamos de aborto séptico o infectado cuando el revestimiento del útero o cualquier producto restante de la concepción resultan infectados. Puede ocurrir si partes del tejido fetal o placentario permanecen en el útero después de un aborto incompleto.
No, cuando existe un embarazo múltiple, los valores de beta hCG son más altos. Por ello, también puede producirse una mayor sintomatología (náuseas, malestar o somnolencia) durante el primer trimestre del embarazo.
Mientras que un valor de 200 mUI/ml sería normal a las 2-3 semanas en un embarazo único, ante un embarazo múltiple podemos encontrar valores de alrededor de 600 mUI/ml o más en los 14 días posteriores a la transferencia del embrión.
El retraso de la menstruación y otros síntomas del embarazo como las náuseas pueden hacer sospechar que estás embarazada. No obstante, para asegurarte, deberás realizarte un test de embarazo y, en caso de que éste resulte positivo, hacerte una ecografía abdominal para poder confirmar con mayor seguridad que el desarrollo embrionario se está produciendo con normalidad.
El precio de las pruebas caseras varía entre 6 y 16 euros, dependiendo de la marca comercial. En cuanto a los test sanguíneos, se trata de un análisis de sangre, por lo que el precio puede variar mucho en función del laboratorio o clínica donde lo realicemos. En cualquier caso, lo habitual es que no supere los 40-50 euros.
Como hemos comentado en el artículo, el test de embarazo en orina tiene una sensibilidad menor. Su límite de detección es más alto, por lo que es más probable que un valor bajo de hormona dé lugar a un falso negativo en comparación con el resultado del análisis sanguíneo de la beta.
Por ejemplo, si la sensibilidad del test de orina es de 30 mUI/ml, la del análisis sanguíneo es de 5 mUI/ml y el valor de hormona es de unos 20 mUI/ml, el test en orina dará un resultado negativo, mientras que el test en sangre dará un resultado positivo.
Por esta razón, es fundamental esperar el tiempo establecido por el especialista para hacer la prueba de embarazo. De este modo, damos tiempo a que la hormona aumente su nivel en el organismo de la madre.
Se recomienda hacerla con la primera orina de la mañana y pasadas unas dos semanas desde la relación sexual, la inseminación artificial o la transferencia embrionaria en los casos de FIV (fecundación in vitro).
Los pasos a seguir son: quitar la tapa protectora del test (donde está la tira reactiva) y colocarlo durante unos 5 segundos bajo el chorrito de orina. A continuación, se debe poner de nuevo la tapa del test para evitar interferencias con otras sustancias y esperar unos 5-10 minutos a que aparezca el resultado.
No, en principio los valores iniciales no varían. El embrión, una vez implantado, inicia la liberación de la hormona beta-hCG, independientemente del lugar donde se haya producido la implantación.
No obstante, la evolución del valor de la hormona puede variar, ya que en un embarazo ectópico llegará un momento en el que el embrión detenga su desarrollo y ello bloquee la liberación de hormona beta-hCG, la cual disminuirá progresivamente su nivel en la sangre materna.
Por tanto, aunque inicialmente el análisis de beta-hCG no sería de ayuda para detectar el embarazo ectópico, en un estadio algo más avanzado, puede ser importante.
Sí, es posible debido a la diferente sensibilidad de ambas pruebas. Los test en orina detectan niveles hormonales superiores a los 20 o 50 mUI/ml, dependiendo del tipo de test que compremos. Por el contrario, en el análisis de sangre, podemos detectar valores menores. Por tanto, si utilizamos un predictor de sensibilidad 50 y la concentración de hormona beta-hCG en nuestro organismo es de 30, el predictor resultará negativo y, el test de embarazo en sangre, positivo.
No, independientemente de la forma de lograr la implantación del embrión, la liberación y, por tanto, el aumento de beta-hCG en el organismo materno serán los mismos.
No, no es necesario estar en ayunas para hacer la prueba de embarazo. Sin embargo, si la prueba va a hacerse en orina, se recomienda hacerla con la primera orina de la mañana para que esté más concentrada y el resultado sea más fiable.
Es cierto que el amamantamiento es considerado el mejor anovulatorio debido al aumento en el nivel de prolactina. Sin embargo, a medida que se reduce la lactancia, el nivel de prolactina va volviendo a su estado habitual. Esto no es inmediato y, por ello, si no se desea el embarazo, se recomienda utilizar protección anticonceptiva.
Además, no debemos olvidar que, aunque es extraño, pueden haber periodos femeninos en los que hay ovulación pero no menstruación.
Por tanto, aun sin menstruación, sí existe posibilidad de embarazo tras el parto, aunque es baja.
Sí, tanto en casos de donación de gametos (óvulos y espermatozoides) como en los casos de embriodonación, la adjudicación de donantes y receptoras se tiene en cuenta la similitud en cuanto a las cualidades físicas.
En cuanto a la recuperación física tras el parto, es cierto que el parto por cesárea es más agresivo y, por ello, requiere más tiempo para que el cuerpo de la mujer vuelva a su estado normal. No obstante, en relación al ciclo menstrual, el tipo de parto no afecta demasiado.
La compensación económica que se da a los donantes por la donación de semen es de entre 30 y 50€ por cada muestra depositada. Lo habitual es que cada donante deposite entre 15 y 20 muestras, aunque dependerá de cada caso.
Numerosos estudios indican que el hecho de haber nacido gracias a la donación de óvulos no tiene consecuencias negativas sobre el desarrollo intelectual o emocional del niño. Si los padres tratan con naturalidad el tratamiento y no educan a su hijo de diferente forma por el simple hecho de no tener la misma carga genética que ellos, el menor no tiene por qué crecer o desarrollarse de forma diferente.
Sí, se puede hacer pero no es algo común. Generalmente la mujer recibe tratamiento hormonal para favorecer el crecimiento endometrial y aumentar así la probabilidad de implantación y por tanto de embarazo.
Sí. Tras el parto, los niveles hormonales van poco a poco ajustándose y volviendo a la normalidad, es decir, al estado previo al embarazo.
Por tanto, puesto que el ciclo menstrual está regulado por hormonas, es habitual tener reglas irregulares después del parto.
Un proceso de FIV con ovodonación tiene un precio aproximado entre 4.500 y 9.000€. El coste final del tratamiento dependerá de la clínica donde se vaya a realizar, el número de intentos, la dosis de medicación, pruebas complementarias, etc.
Técnicamente se podría llevar a cabo, pues simplemente habría que sincronizar los ciclos menstruales de la donante y la receptora.
La mujer receptora recibiría tratamiento hormonal para preparar el endometrio, mientras que la donante de los óvulos recibiría el tratamiento de FIV completo, es decir, estimulación ovárica punción y preparación para la transferencia.
No obstante, aunque es posible, no se realiza prácticamente nunca, pues la mujer donante no suele querer donar parte de sus embriones antes de conocer si el tratamiento le ha permitido o no el embarazo.
Lo habitual es que conserve los embriones para uso propios durante un tiempo y en caso de no querer más descendencia, ya se plantea la donación para ayudar a otras parejas con problemas reproductivos.
No hay un número fijo de intentos. Dependerá de la situación de cada persona o pareja. Hay quienes logran el embarazo en el primer intento de FIV con óvulos de donante, y quieres necesitan dos, tres o cuatro tratamientos hasta poder obtener un resultado positivo de la prueba de embarazo. También hay pacientes que, aun con óvulos de donante, no logran tener hijos debido a que su problema es uterino y no ovárico.
En cualquier caso, la ovodonación aumenta generalmente la tasa de embarazo, ya que los óvulos provienen de mujeres jóvenes y sanas, es decir, son óvulos de buena calidad.
Sí, la adopción de embriones es una de las opciones reproductivas en casos como el tuyo. Puedes optar por la doble donación de gametos, es decir, la donación de óvulos y espermatozoides, o por la donación de embriones.
Aunque ambos caminos te permitirían quedarte embarazada, cada uno de ellos tiene sus ventajas e inconvenientes por lo que deberás valorarlo detenidamente antes de tomar la decisión. El consejo médico es importante.
No, una vez logrado el embarazo, éste no se desarrolla de forma diferente a como puede ocurrir en el caso del embarazo natural o el embarazo por otras técnicas como la FIV o la inseminación artificial.
No hay una técnica mejor que otra, simplemente cada una se ajustará mejor a unas u otras situaciones. Ambas tienen ventajas y desventajas.
Por ejemplo, la donación de embriones tiene un precio más bajo. Sin embargo, los embriones provienen de un tratamiento de FIV por lo que es posible que la calidad de los gametos de los que proceden no sean excelente. También puede ocurrir que los gametos, al menos uno de ellos, sea de donante y por tanto, no afecte demasiado a la calidad de los embriones.
Por el contrario, en doble donación, los embriones proceden de gametos de alta calidad, por lo que generalmente la probabilidad de éxito es mayor.
Por otra parte, la donación de embriones supone un paso más en el proceso reproductivo en comparación con la donación de gametos, en la que se debe realizar todavía la fecundación y el cultivo embrionario.
Lo ideal es determinar la técnica más adecuada tras valorar, de forma personalizada, los pros y los contras de ambos procesos, considerando las características de cada paciente y cada situación de infertilidad.
La FIV con embriones congelados consiste directamente en la preparación endometrial y la transferencia de los embriones al útero materno. Los pasos de estimulación ovárica, punción folicular y cultivo de embriones se obvian puesto que los embriones ya han sido creados y criopreservados.
Existen algunos centros de reproducción asistida que ofrecen el tratamiento de vitrificación de óvulos para preservar la fertilidad en pacientes oncológicas de forma totalmente gratuita. No obstante, esto no es algo generalizado.
Sí, es lo que se conoce como doble donación. Se trata de realizar un proceso de FIV empleando tanto óvulos como espermatozoides procedentes de donantes y no de los futuros padres.
Puedes obtener más información aquí: la doble donación.
No existe un número fijo de intentos de ovodonación recomendados. Dependerá de las características propias de cada situación de infertilidad. Hay parejas que lo intentan numerosas veces y quienes tiran la toalla tras dos o tres procesos de ovodonación.
La fecundación in vitro dura aproximadamente un ciclo femenino, es decir, unos 30 días. Desde el inicio del ciclo menstrual, marcado en el momento en que baja la regla, la mujer empieza a estimularse. Unos 6-10 días después, se programará la punción folicular, en la que se obtendrán los óvulos, los cuales se fecundarán y darán lugar a los embriones. Éstos se mantendrán en cultivo y, pasados 3 o 5 días, dependiendo del caso, se transferirán al útero materno. En este momento, habrán pasado unos 15 días aproximadamente.
Dos semanas después de la transferencia, podremos hacer la prueba de embarazo y comprobar si el tratamiento ha tenido éxito.
La calidad de los óvulos disminuye conforme aumenta la edad de la mujer. Este descenso es más acusado a partir de los 35 años por lo que se recomienda criopreservar los óvulos antes de llegar a esta edad. Así, su calidad será mayor y, por tanto, también lo será la tasa de supervivencia y la probabilidad de embarazo en un futuro.
La epigenética hace referencia a los cambios que pueden producirse en la expresión de los genes causados por factores ambientales. Por tanto, aunque en casos de ovodonación la dotación genética del embrión proceda de la donante de óvulos, durante la gestación, el ambiente materno puede influir sobre la expresión de estos genes.
El precio de la congelación de óvulos mediante la técnica de vitrificación suele variar entre unas clínicas y otras. En cualquier caso, el coste suele ser de entre 1900 y 3500 euros.
Sí, para poder vitrificar los óvulos, es necesario extraerlos a través de la punción folicular. Además, con el objetivo de obtener un mayor número de óvulos en esta intervención quirúrgica, la paciente seguirá un tratamiento de estimulación ovárica controlada.
Por tanto, la mujer que va a vitrificar sus óvulos, ya sea para preservar la fertilidad, para someterse a un proceso de FIV o para ovodonación, deberá pasar por estos dos procesos: la estimulación médica de la ovulación y la punción ovárica.
Los riesgos que pueden derivarse del proceso de donación surgen principalmente como consecuencia de la estimulación ovárica y la punción folicular. Aunque ocurre de forma puntual y puede evitarse, puede ocurrir que la estimulación hormonal mal controlada dé lugar al Síndrome de Hiperestimulación Ovárica (SHO).
Por otra parte, la punción folicular, aunque es sencilla, es una operación que se realiza bajo anestesia y, por tanto, no está completamente exenta de riesgos.
Si quieres más información al respecto, puedes consultar este artículo: Riesgos de la ovodonación.
Es un líquido amarillento segregado por las glándulas mamarias durante el embarazo y en los primeros días después del parto, hasta que se produce la subida de la leche.
El calostro es el primer alimento que recibirá el bebé. Está compuesto principalmente por inmunoglobulinas, agua, proteínas, grasas y carbohidratos.
Si el bebé se duerme lactando y no recibe la cantidad de alimento necesaria para su adecuado crecimiento y desarrollo, deberás consultar con el especialista la opción de combinar la lactancia materna con la artificial o incluso la opción de abandonar el pecho y darle únicamente biberón.
Generalmente no se recomienda que la madre fume durante la lactancia. Numerosos estudios indican que la nicotina del tabaco pasa a la sangre materna, aunque no en una concentración que pueda resultar tóxica para el recién nacido.
En cualquier caso, la calidad de la leche y la salud del bebé serán mejores si la madre reduce o evita sustancias nocivas como el tabaco, el alcohol y otras drogas.
La esterilidad tubaria se define como la incapacidad de que se produzca la fecundación natural debido a la obstrucción de las trompas de Falopio. Esta obstrucción puede ser espontánea debido a alguna infección, patología o malformación o también puede ser intencionada, es decir, causada por voluntad de la mujer para provocar la esterilidad como método de anticoncepción. Esto es lo que se conoce como ligadura de trompas.
Llamamos reserva ovárica a la cantidad de óvulos que tiene la mujer en un momento específico y que será lo que nos determine la fertilidad de esa mujer en dicho momento.
La medición de la reserva ovárica nos informa de la capacidad que tiene el ovario de generar óvulos que puedan ser fecundados y conseguir dar lugar a embriones que evolucionen y sean capaces de implantarse en el útero gestante.
Además, a medida que disminuye la reserva ovárica, la calidad de los óvulos también se ve afectada. Eso hace que la capacidad de quedar embarazada sea menor y aumenta las probabilidades de aborto.
Es por ello que la reserva ovárica es uno de los factores limitantes no solo del embarazo natural sino también del éxito de los tratamientos de reproducción, obteniéndose menos tasa de embarazo en aquellas mujeres con una reserva ovárica más disminuida.
Esto dependerá del grado de varicocele que padezca y de las cualidades de cada varón. En principio, si el varicocele no es grave y no afecta a la producción espermática, no tiene por qué tener problemas para lograr el embarazo de su pareja. Sin embargo, si el varicocele es de grado dos o tres y ha causado daño en el testículo, es posible que surjan problemas de fertilidad masculina.
Sí, la quimioterapia afecta a la fertilidad tanto femenina como masculina. Este tratamiento oncológico causa esterilidad, pues daña las células germinales primordiales, precursoras de óvulos y espermatozoides, pudiendo llegar a destruirlas.
Los métodos mencionados más arriba (FSH, AMH, estradiol y recuento de folículos) son las formas más fiables de valoración de la reserva ovárica. No hay una forma de poder medir la reserva ovárica en casa, aunque existen una serie de test caseros para obtener información sobre el estado de fertilidad.
Se trata del test de la temperatura basal, el test de secreción vaginal y el estudio de la posición del cérvix. Si quieres conocer las bases y el funcionamiento de cada uno de ellos, te recomendamos consultar este artículo: señales de fertilidad de la mujer.
Para saber la reserva ovárica debes acudir a un especialista en fertilidad y reproducción asistida para que te haga un estudio detallado de la reserva ovárica. Para analizar tu reserva de óvulos, te hará, principalmente, una ecografía (para contar los folículos antrales) y un análisis sanguíneo (para medir las hormonas que hemos citado en el apartado Marcadores endocrinos de reserva folicular dentro de este artículo).
Sí, quizá sea complicado lograr el embarazo natural, pero la reproducción asistida ofrece varias soluciones. Entre ellas, encontramos la fecundación in vitro con un ciclo previo de estimulación ovárica.
Por otra parte, en los casos más graves en los que la reserva ovárica es muy baja, la donación de óvulos es quizá la solución reproductiva más adecuada.
No. En principio, los niños nacidos de padres con varicocele son bebés sanos y no tienen por qué presentar anomalías ni alteraciones determinadas. En cualquier caso, esto dependerá de la gravedad del varicocele y su efecto perjudicial sobre la producción de espermatozoides.
Hablamos de esterilidad o infertilidad primaria cuando la pareja tiene por primera vez problemas para tener hijos. Por otra parte, la esterilidad o infertilidad secundaria hace referencia a la incapacidad de tener descendencia tras haber tenido ya hijos previamente.
En el primer caso , la pareja tiene problemas para tener a su primer hijo y en el segundo caso, la pareja tiene problemas para tener un segundo hijo, habiendo tenido el primero de forma natural y sin grandes complicaciones.
En estos artículos puedes encontrar información al respecto: infertilidad primaria e infertilidad secundaria.
También puedes descubrir las diferencias entre esterilidad primaria y esterilidad secundaria pinchando en los enlaces.
Lograr el embarazo con baja reserva ovárica es complicado. No existe un tratamiento para aumentar la reserva ovárica, pero sí un tratamiento para permitir que una mujer con baja reserva ovárica pueda lograr el embarazo.
Se trata de la fecundación in vitro (FIV), la cual va precedida de un tratamiento de estimulación ovárica. Si aun con este tratamiento no se logra el embarazo, la ovodonación es el camino a escoger para intentar lograr la gestación.
Generalmente, no se recomienda hacer una inseminación artificial cuando la mujer presenta una baja cantidad de óvulos, pues las probabilidades de éxito son bajas. Lo habitual es realizar una FIV, aunque dependerá de los resultados obtenidos en la valoración de la reserva ovárica de cada caso.
En la mayoría de los casos, no. Sin embargo, si el varicocele afecta a la producción de testosterona, es posible que haya influencia en la libido masculina.
Como hemos comentado antes, el periodo de mayor reserva ovárica y, por tanto, de mayor fertilidad se sitúa entre los 16 y los 30-35 años. A partir de esta edad y, especialmente, desde los 40 años, el descenso de la reserva ovárica es especialmente significativo. Por tanto, sí es normal que la reserva ovárica sea baja a esa edad e irá disminuyendo hasta el completo agotamiento que dará inicio a la menopausia.
La fibrosis quística es una patología genética que puede afectar al adecuado desarrollo de los órganos sexuales y, por tanto, puede ser motivo de que el niño nazca sin alguno de los conductos seminales.
Sí, existe posibilidad de gestación natural en algunos casos de azoospermia en los que la intervención quirúrgica permite recuperar el paso de los espermatozoides por los conductos deferentes y el epidídimo.
En cualquier caso, aunque la cirugía permita recuperar espermatozoides del eyaculado, éstos no siempre tendrán la calidad suficiente como para lograr fecundar naturalmente al óvulo. Por esta razón, muchas veces, a pesar de volver a liberar espermatozoides en el eyaculación, se necesita recurrir a la reproducción asistida.
Sí, las pruebas diagnósticas son las mismas. Además del seminograma, que indica la ausencia de espermatozoides, el especialista realizará una detallada exploración del aparato genital para intuir si hay o no producción testicular.
Por otra parte, se hará un análisis hormonal para comprobar si estamos ante un caso de azoospermia secretora por alteración hormonal.
Otra prueba que permite distinguir el tipo de azoospermia es la biopsia de testículo, que nos informará de si hay o no producción de espermatozoides.
La azoospermia secretora es más grave. Impide la producción de espermatozoides y, por ello, no es posible tener hijos biológicos aun aplicando técnicas de reproducción asistida. Como hemos comentado, la única opción para lograr el embarazo si se padece este tipo de azoospermia es la donación de semen.
Si la vasectomía se ha realizado correctamente, la probabilidad de embarazo es prácticamente nula. En cualquier caso, puedes confirmarlo haciendo varios espermiogramas. Si el resultado de todos ellos demuestra la ausencia de espermatozoides en el eyaculado, podremos confirmar que la vasectomía ha tenido éxito y que, por tanto, no hay posibilidad de embarazo natural.
Sí, existen casos de vasectomías mal realizadas que han derivado en embarazo. Por esta razón, es fundamental hacer varios seminogramas, en distintos meses, para confirmar la ausencia de espermatozoides en el eyaculado.
En cualquier caso, se trata de algo excepcional, pues los avances en cirugía permiten obtener los resultados deseados mediante la vasectomía.
No. La reversión de la vasectomía no está incluida en la cartera de servicios de la Seguridad Social, a excepción de que sea necesaria por alguna razón médica de gravedad. Por esta razón, un hombre que quiera realizar la vasovasostomía debe acudir a una clínica privada.
El coste aproximado de este tratamiento es de unos 4.000 euros aproximadamente.
La vasovasostomía es una intervención que rara vez conlleva complicaciones alarmantes. A pesar de ello, los posibles riesgos que se podrían derivar son:
- Sangrado del escroto
- Infección (algo que puede ocurrir en cualquier cirugía)
- Dolor persistente
El hecho de ser primeriza no influye en el tipo de parto para dar a luz al bebé. Depende de varios factores como el tamaño del bebé, la posición que tenga en el útero en el momento de las contracciones (si está o no encajado), las condiciones de salud de la madre, etc.
Sí, aunque es necesario que haya pasado un tiempo (normalmente se recomiendan unos 2 años) para que la cicatriz de la cesárea esté completamente cerrada y no haya riesgo de que se abra por el esfuerzo del empuje durante el parto natural.
La episiotomía es un corte que se realiza entre la vagina y el ano para evitar desgarros durante el parto y facilitar el nacimiento del bebé.
No es algo que se recomiende hacer en todos los partos naturales, sino que, dependiendo de la dilatación y las condiciones uterinas de la mujer, el médico decidirá hacer o no la incisión.
Puedes obtener más información al respecto aquí: ¿Qué es la episiotomía?